Estudios
Para qué se realiza:
Es un estudio computarizado que permite determinar en forma objetiva el vicio refractivo de ojo, ya sea miopía, hipermetropía o astigmatismo.
Forma en que se realiza:
Puede durar entre 10 y 30 segundos y brinda al especialista una aproximación del defecto visual del paciente.
Preparación:
No se requiere preparación, en el caso que utilice lentes de contacto debe retirarlos en el momento.
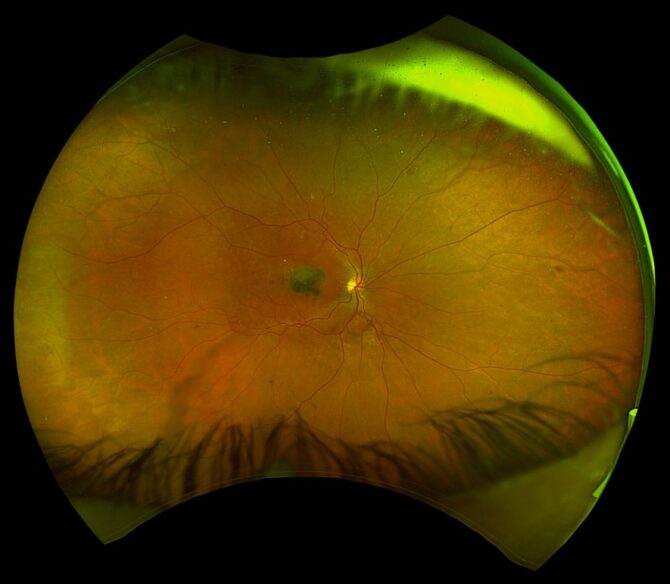
Se trata de un dispositivo de última generación que ofrece imágenes de alta calidad de las distintas partes del ojo en un tiempo récord. Gracias a su tecnología avanzada, puede capturar una gran área en pocos segundos.
No requiere de dilatación pupilar (en la mayoría de los casos) y tampoco requiere de la inyección de contraste por vena.
Para qué sirve:
Permite visualizar la vasculatura retinocoroidea a partir del movimiento de los glóbulos rojos dentro de los vasos, motivo por el cual no requiere de la utilización de contraste.
Preparación:
No requiere preparación previa.
Es una solución eficiente para el flujo de trabajo que reúne la topografía corneal y la tomografía, las métricas del segmento anterior, la medición de la longitud axial y el cálculo del lente intraocular para transformar las rutinas diarias en la cirugía de cataratas y refractiva, así como los diagnósticos de córnea y glaucoma.
Para qué sirve:
Utiliza el poder de las imágenes OCT de barrido de alta resolución para proporcionar los exámenes y mediciones del segmento anterior más importantes en una plataforma modular y actualizable.
Preparación:
No requiere preparación previa.
La campimetría visual es una prueba médica que se solicita para descartar posibles alteraciones del campo visual.
Para qué se realiza:
Mediante este procedimiento es posible evaluar el campo visual del paciente, detectar alteraciones precoces y diagnosticar enfermedades de la retina, el nervio óptico y la vía visual. De fundamental importancia el diagnóstico y seguimiento de los pacientes con glaucoma.
Forma en que se realiza:
Es un estudio no invasivo y de rápida realización donde el paciente simplemente deberá pulsar un botón cuando percibe el estímulo que es ofrecido por el perímetro.
Preparación:
No se requiere preparación.
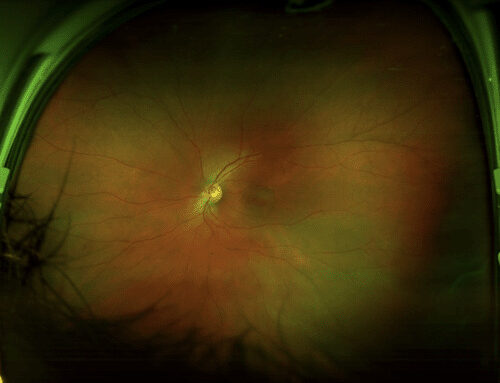
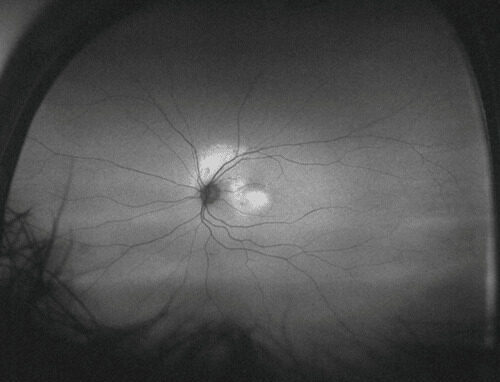
El Daytona es un equipo de última generación que permite la captura de imágenes de campo amplio de la retina (Retinografía digital) en pocos segundos, y sin necesidad de dilatación de la pupila; es decir, es un fondo de ojos digital, rápido, confiable y sencillo de realizar.
Para qué sirve:
Con el Daytona es posible diagnosticar y monitorear en el tiempo múltiples enfermedades de la retina: retinopatía diabética, diversos tipos de maculopatías, tumores de la retina, desgarros/desprendimientos de retina, e incluso, facilita la realización del fondo de ojos en niños.
A través de los años se han realizado mejoras al software del Daytona que permiten incluso evaluar áreas de la retina de difícil acceso con el fondo de ojos tradicional. Además, permite que el oftalmólogo le explique a sus pacientes sus patologías y brinde respuestas al tratamiento de manera más sencilla, dado que pueden verlo directamente en las fotografías.
Forma en que se realiza:
Las retinografías pueden tomarse en color o con un filtro denominado Autofluorescencia, que permite evaluar la integridad del epitelio de la retina. Esta última técnica ha demostrado ser extremadamente valiosa, aportando información que el fondo de ojos tradicional y incluso la retinografía a color no aportan, convirtiéndose una gran herramienta para evaluar enfermedades que afectan al epitelio pigmentario de la retina (Coroideopatía central serosa, Maculopatía relacionada con la edad, Maculopatía viteliforme, entre otras).
Preparación:
No requiere preparación previa.
Para qué sirve:
Sirve para buscar un ácaro llamado Demodex, que puede causar blefaritis, una patología del borde palpebral, y la causa más frecuente de ojo seco. La blefaritis afecta la calidad de la lágrima ya sea por inflamación de las Glándulas de Meibomio, o de la base de las pestañas.
Forma en que se realiza:
Durante el turno, se extraen tres pestañas en busca del ácaro. Al finalizar, al paciente se le proporciona un shampoo específico y aceite de árbol de té que debe aplicarse posteriormente.
Preparación:
La única preparación necesaria es suspender el uso de antibióticos tópicos, así como la higiene de párpados y pestañas, durante 7 días previos al estudio (esto incluye glicerina, shampoo de bebé y espuma de limpieza).
Es un procedimiento ecosonográfico que permite detectar patologías dentro de la cavidad ocular y órbita del paciente.
Para qué se realiza:
Se utiliza para detectar opacidades corneales o cataratas, desprendimientos de la retina o del vítreo, hemorragias vítreas o hemovítreos, alteraciones del cristalino, presencia de cuerpos extraños y tumoraciones oculares.
Forma en que se realiza:
El paciente se debe acostar en la camilla y cerrar los ojos. Se aplica gel soluble sobre el párpado superior y se coloca el transductor respectivo lineal de alta frecuencia sobre cada párpado para realizar el estudio de cada uno de los ojos.
Preparación:
No usar maquillaje el día del estudio.
Para qué se realiza:
En función de la medición de diversos parámetros anatómicos oculares, como largo axil, curvatura corneal y profundidad de cámara anterior, estima, mediante fórmulas matemáticas, la potencia de la lente intraocular a colocar en la cirugía de catarata.
Forma en que se realiza:
Se realiza con el paciente acostado en la camilla y con los ojos cerrados. Se aplica gel soluble sobre el párpado superior y se coloca el transductor respectivo sobre el párpado. Es un estudio oftalmológico no invasivo donde se coloca anestesia tópica (en gotas).
Preparación:
No se requiere preparación.
Se trata de un registro fotográfico de la superficie y el segmento anterior del ojo.
Para qué sirve:
Es de gran utilidad para realizar el seguimiento de diferentes patologías, como el pterigión o nevus ocular (lunar).
Forma en que se realiza:
Se realiza con una cámara de alta resolución adaptada a la lámpara de hendidura.
Preparación:
No requiere preparación previa.
El Keratograph es la última tecnología disponible para el análisis del ojo seco.
Forma en que se realiza:
Es un topógrafo corneal dotado de una cámara de alta resolución para estudiar la lágrima y evaluar algunos parámetros entre ellos:
- Altura del menisco lagrimal.
- Sensibilidad y estabilidad de la película lagrimal.
- Grosor de la capa lipídica.
- Dinámica de la película lagrimal.
- Registro de enrojecimiento bulbar.
- Prueba de la meibografía.
Preparación:
No requiere preparación previa.
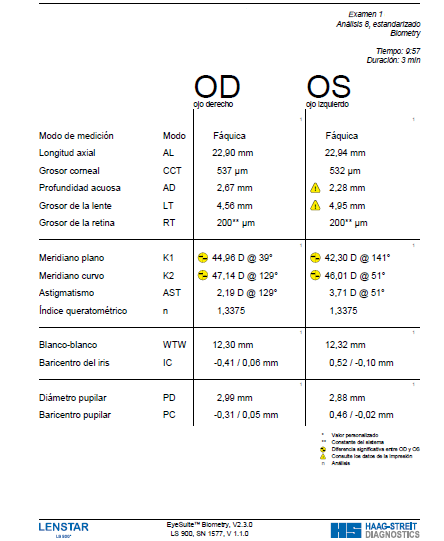
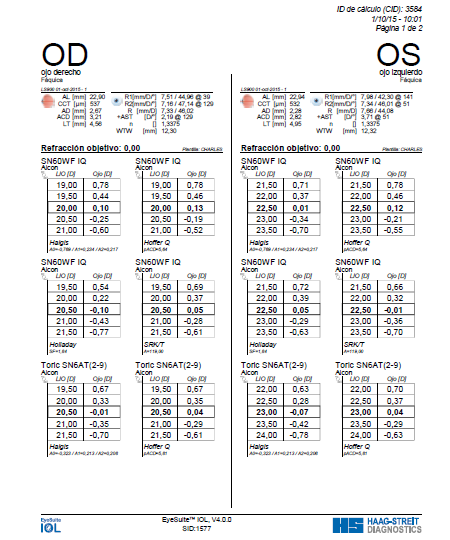
Para qué se realiza:
El biómetro Lenstar, que utiliza como principio de medida el OLCR (Reflectometría óptica de baja coherencia), proporciona valores medios adecuados en un solo proceso de medición.
Forma en que se realiza:
El paciente fija la vista en un único punto estático y todos los valores son obtenidos de manera rápida:
- Paquimetría
- Queratometría
- Diámetro pupilar
- Excentricidad del eje visual
- Distancia blanco-blanco
- Profundidad de cámara anterior
- Espesor del cristalino Longitud axial
- Espesor de la retina
Es capaz de determinar en una sola sesión, sin contacto y con gran exactitud:
- Dimensiones axiales del ojo usando 16 escaneos como medida principal
- Valores exactos de los diferentes elementos de la parte más externa del ojo
- Cálculo de la lente intraocular más apropiada
Es especialmente útil en ojos con altas miopías, afáquicos o que contengan aceite de silicón.
Preparación:
El paciente debe lubricar sus ojos con lágrimas durante 10 días antes del estudio (cuatro veces por día) y suspender lentes de contacto la misma cantidad de días.
Para qué sirve:
La microscopía confocal es una técnica diagnóstica no invasiva que permite obtener secciones ópticas del ojo con alta nitidez, contraste y resolución.
Esta técnica mejora sustancialmente las técnicas clásicas de microscopía óptica, siendo especialmente útil en oftalmología para el examen no invasivo de la córnea. Proporciona un estudio tridimensional detallado, lo que permite analizar con mayor precisión las estructuras del ojo y detectar posibles anomalías o enfermedades.
Preparación:
No requiere preparación previa.
Para qué sirve:
La microscopía especular es un examen que determina el número, tamaño y forma de las células endoteliales por medio de imágenes de alta resolución, que permiten hacer un análisis de las células y detectar alguna posible patología en el endotelio corneal como distrofias y degeneraciones corneales. También se realiza en pacientes que se operan de cataratas y de cirugías refractivas con lentes intraoculares fáquicas.
Antes de cualquier intervención quirúrgica que involucra trabajar dentro del ojo o en la córnea, es necesario evaluar su capacidad para mantener su transparencia posterior al procedimiento. Esta transparencia es esencial para la buena visión con el ojo intervenido y depende directamente de la población celular de la parte posterior corneal (endotelio). Cuanto mejor sea el endotelio, más rápida será la recuperación del paciente posterior a la cirugía, y menor el riesgo de tener que realizar en el corto o mediano plazo un trasplante de córnea secundario a alguna complicación.
Forma en que se realiza:
Es una prueba de sencilla ejecución que no requiere dilatación pupilar y su duración aproximada es de 5 minutos.
Preparación:
El paciente debe lubricar sus ojos con lágrimas durante 10 días antes del estudio (cuatro veces por día) y suspender lentes de contacto la misma cantidad de días.
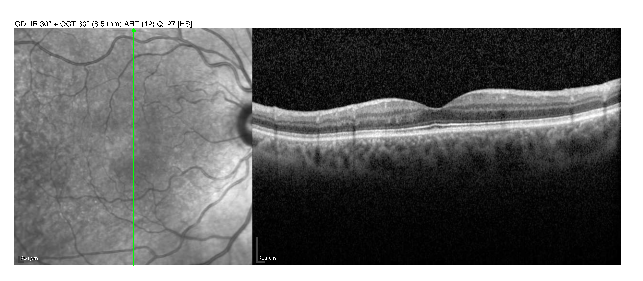
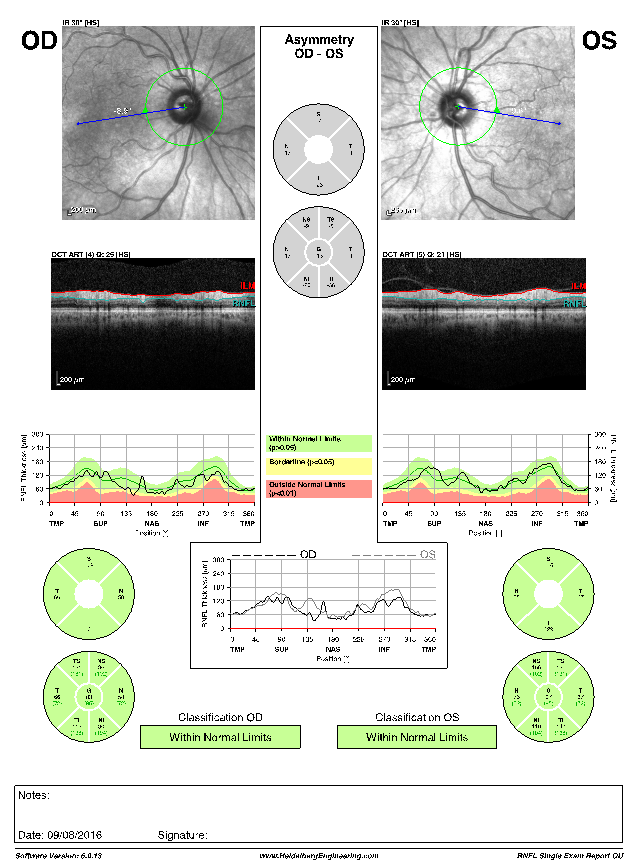
La OCT es una herramienta imagenológica de gran valor en Oftalmología. Como su nombre lo indica, es una tomografía de los distintos tejidos del ojo, que permite valorar con gran detalle la integridad de los mismos.
Para qué sirve:
Puede utilizarse para evaluar estructuras posteriores del ojo, como la retina y el nervio óptico, así como también estructuras anteriores del ojo, como la córnea, el iris, y el espacio entre ellos, denominado cámara anterior. La realización de la OCT permite realizar el diagnóstico y seguimiento de diversas patologías entre ellas: el Glaucoma (dado que permite evaluar al nervio óptico ), Maculopatías de diversa causa (Retinopatía diabética, Maculopatía relacionada con la edad/de otras causas o Edema macular secundario a patologías vasculares).
Forma en que se realiza:
Se trata de una técnica rápida, no invasiva, de gran resolución, que no requiere de dilatación pupilar. Actualmente se considera una herramienta fundamental en el diagnóstico y manejo de múltiples patologías oculares.
Preparación:
No requiere preparación previa.
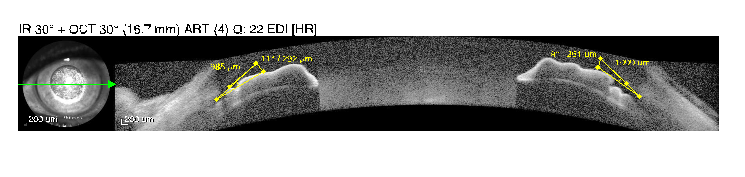
Para qué se realiza:
La paquimetría es una exploración fácil, rápida e indolora que se realiza para medir el espesor corneal. Tiene diferentes aplicaciones, tales como la exploración complementaria en el glaucoma, para decidir una posible cirugía refractiva o incluso para el diagnóstico y seguimiento de ciertas enfermedades corneales.
En relación con el glaucoma, debemos tener en cuenta que el espesor corneal está conectado con la medida de la presión intraocular, de modo que espesores corneales que estén por arriba o por debajo de la media pueden dar lecturas sesgadas en los dispositivos de medición de la presión que deberán ser corregidas.
En cuanto a la cirugía refractiva (LASIK o PRK), la paquimetría es una de las exploraciones para decidir si una persona puede operarse con láser para el tratamiento de su miopía, hipermetropía o astigmatismo, ya que en la cirugía se va a
sustraer cierta cantidad de tejido que afectará directamente al espesor corneal. Por tanto, la córnea debe ser lo suficientemente gruesa para corregir un determinado número de dioptrías.
Además, se utiliza en el diagnóstico de ciertas patologías en las que se genera un adelgazamiento corneal como en el caso del queratocono, o bien en las que se produce un engrosamiento como es el caso del edema corneal.
Forma en que se realiza:
La onda ultrasónica es reflejada por la cara posterior de la córnea (como un eco) para retornar hacia el transductor, el que a su vez traduce la onda en electricidad, para ser devuelta al microprocesador; el que calcula el tiempo que demora la onda desde su emisión hasta su captación. El tiempo medido es traducido a distancia, lo que determina el grosor de la córnea (en micrones, 1cm=100 micrones).
Preparación:
El paciente debe suspender los lentes de contacto 10 días antes del turno.
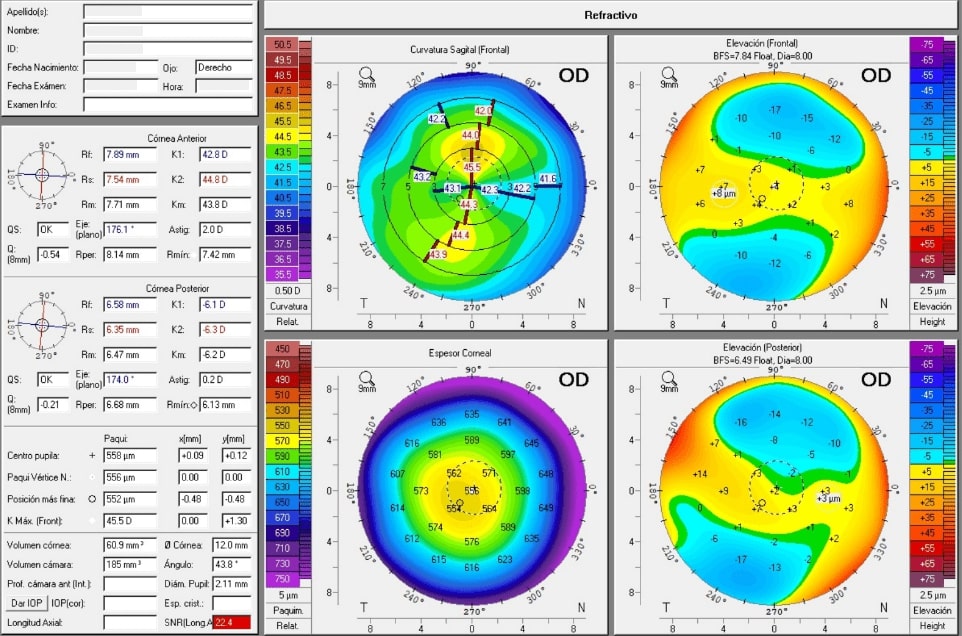
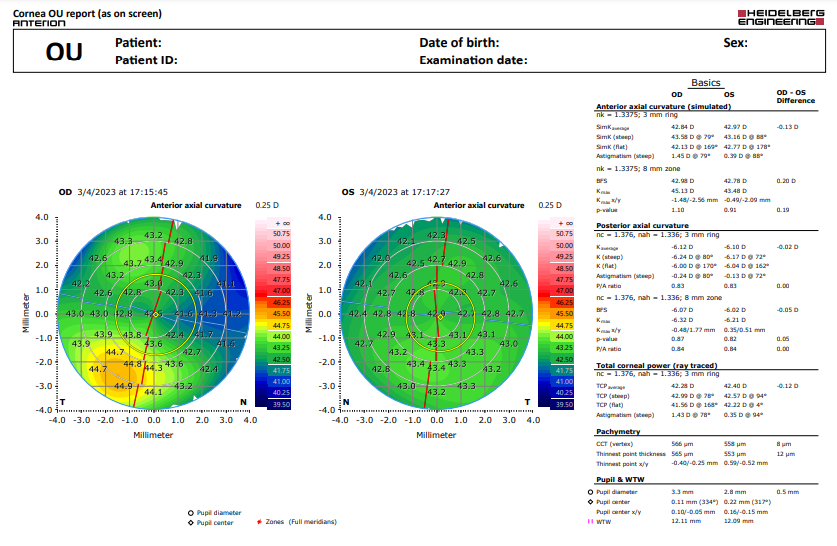
El sistema topográfico Pentacam de Oculus, basado en la tecnología Scheimpflug, constituye un verdadero avance para el estudio del espesor corneal complementado con la información de la topografía corneal (cara anterior y posterior).
Para qué sirve:
Permite realizar de forma rápida, cómoda y sin contacto el estudio de la córnea. Este cuenta con sistemas de seguridad automáticos que permiten que sea muy confiable y repetible, incluso en córneas con opacidad estromal difusa, leucomas o irregularidades.
Proporciona información inmediata sobre profundidad y volumen de la cámara anterior, diámetro pupilar, densidad del cristalino, aberrometría corneal, topografía, análisis de ectasia corneal, queratocóno y cálculo de lentes intraoculares (monofocal, monofocal tórico y multifocal), además de en pacientes que se han realizado cirugía refractiva.
Forma en que se realiza:
Usa una cámara de Scheimpflug y un procesador que permite obtener hasta 50 fotografías en menos de 2 segundos y crear imágenes bidimencionales y tridimensionales de las estructuras del segmento anterior del ojo.
Preparación:
No requiere preparación previa.

Para qué sirve:
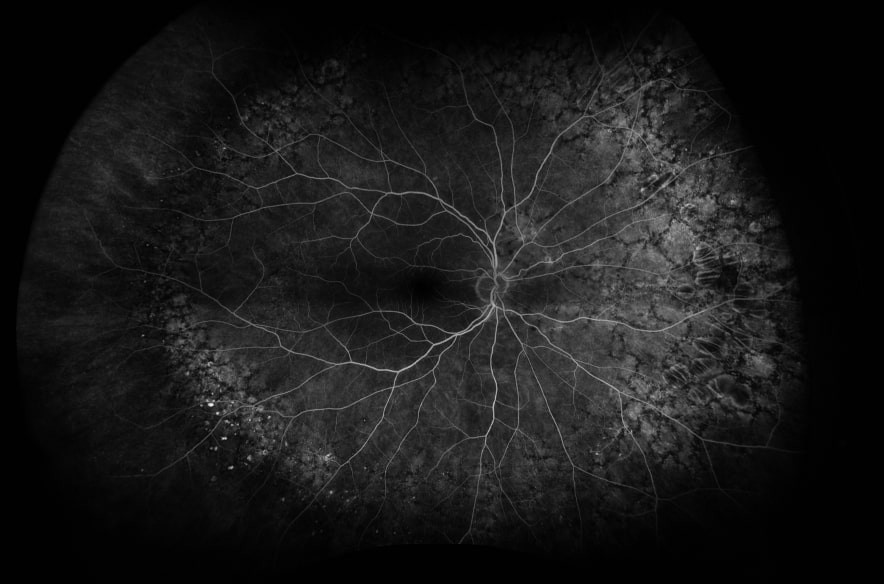
La RFG es una prueba que permite la evaluación de la parte posterior del ojo (la retina) y su circulación/vasculatura mediante la inyección de un contraste por vena (la fluoresceína). Por éste motivo, la prueba requiere de un test de alergia a la fluoresceína previo a su realización. Dicha prueba se encuentra disponible en este Centro.
Actualmente, la RFG permite tomar fotografías de campo amplio, es decir, que abarca zonas de la retina periférica muy difíciles de evaluar. Además, permite realizar diagnóstico y seguimiento de diversas patologías de la retina, entre ellas: retinopatía diabética, edema macular de diversas causas, oclusiones arteriales/venosas de la retina, membrana epiretinal, tumores de la retina como el melanoma, entre otras. También, sirve como guía para la realización de tratamiento láser en la retina.
Forma en que se realiza:
La RFG comienza con la colocación de gotas para dilatar las pupilas, que tardarán aproximadamente 15 minutos en hacer efecto. Luego, la fluoresceína será inyectada por una vena del brazo.Toma 10-15 segundos para que el colorante viaje a través del cuerpo hasta que eventualmente llega a los vasos sanguíneos del ojo, haciendo que estos brillen al llenarse de colorante. A medida que el colorante circula por la retina, una cámara especial de alta resolución toma fotografías de la misma. La prueba tarda aproximadamente 20-30 minutos.
Preparación:
Traer el resultado del test de alergia a la fluoresceína.
Para qué sirve:
El test de alergia a la fluoresceína es principalmente utilizado para determinar si el paciente es apto para realizar la RFG (retinofluoresceinografia), una prueba que evalúa la parte posterior del ojo mediante la inyección de un contraste llamado fluoresceína.
Preparación:
No requiere preparación previa.
Consiste en la medida indirecta de la presión intraocular, (PIO) mediante el uso de un tonómetro. La presión intraocular es la presión ejercida por los líquidos contenidos en el interior del globo ocular (humor vítreo y humor acuoso) sobre las estructuras firmes del ojo.
Para qué se realiza:
El estudio de la presión intraocular es una técnica sencilla y segura que permite detectar un aumento de las cifras de la presión dentro del globo ocular así como realizar un seguimiento de las mismas.
Una elevación mantenida o muy brusca de las cifras de presión intraocular puede dar lugar a daños irreversibles del nervio óptico que pueden traducirse en una pérdida de visión parcial o completa. La tonometría es un estudio utilizado como ayuda al diagnóstico y al seguimiento de enfermedades en los ojos como el glaucoma.
Las cifras de presión intraocular y las cifras de presión arterial son independientes.
Forma en que se realiza:
La tonometría de aplanamiento, de contacto o de Goldmann consiste en la medida indirecta de la presión intraocular mediante el empleo de un tonómetro colocado en una lámpara de hendidura. Es el método más comúnmente utilizado. En la tonometría de aplanamiento el especialista coloca una gota anestésica en cada ojo y utiliza colorante de fluoresceína durante el estudio.
La tonometría de no contacto o con aire se basa en la utilización de un chorro de aire para aplanar la córnea y así, medir la presión intraocular.
Preparación:
El paciente no debe estar usando lentes de contacto ya que este estudio requiere el uso de fluoresceína, la cual puede arruinarlos.
Esta prueba hace una representación completa de toda la superficie corneal, midiendo las variaciones de la curvatura de la misma.
La información que brinda la topografía es determinante para casos como:
- Medición para la implantación de lentes intraoculares en pacientes con catarata.
- Logra mejor adaptación de lentes de contacto.
- Diagnóstico y seguimiento de patologías degenerativas de la córnea.
- Evaluación en pacientes candidatos a cirugía refractiva. (miopía, hipermetropía o astigmatismo).
Forma en que se realiza:
La topografía corneal debe ser realizada sobre una córnea en “reposo”, por lo tanto, es esencial no usar lentes de contacto durante algunos días previos a la realización del estudio y abundante lubricación.
Preparación:
El paciente debe lubricar sus ojos con lágrimas durante 10 días antes del estudio (cuatro veces por día). Además, no debe usar lentes de contacto los días previos al estudio. Para lentes de contacto blandas, un mínimo de 7 días y para lentes flexibles no menos de 15-20 días.
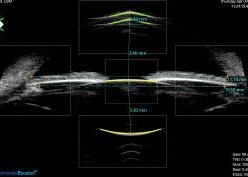
Es un estudio complementario de diagnóstico por imagen para analizar tanto cualitativa como cuantitativamente estructuras del segmento anterior del ojo, que utiliza ultrasonido (ecografía) para tomar imágenes de alta resolución.
Como toda ecografía requiere de un medio acuoso para que el ultrasonido pueda atravesar las estructuras anteriores del ojo y generar las imágenes.
¿Para qué está indicada?
Está indicada para glaucoma, traumatismos, estrabismo, tumores, previamente o posteriormente a cirugías oculares, opacidad de medios que no permiten ver el segmento anterior del ojo, entre otros.
¿Quién lo realiza?
Lo realiza un médico oftalmólogo formado en ecografía ocular.
¿Se requiere preparación previa?
No requiere preparación previa. Solo evitar usar el día de la realización del estudio pinturas en los ojos y cremas perioculares. En lo posible traer una toalla de mano.
¿Cómo se realiza la UBM?
Se realiza con el paciente acostado en una camilla, se colocan gotas de anestesia para evitar molestias durante el estudio, luego una copa de plástico o silicona (copa de inmersión) con líquido sobre la superficie del ojo y por último la sonda de ultrasonido (UBM) que queda suspendido en el líquido sin tocar el ojo. El paciente deberá seguir algunas indicaciones por lo cual se requiere la colaboración del mismo. Es un estudio indoloro, rápido y poco invasivo.
¿Se necesita acompañante?
No requiere de acompañante.
Posterior al estudio, ¿puedo realizar actividades normales?
Luego del estudio el paciente podrá realizar sus actividades normales, incluso manejar.
Fundación Ver
Conocé más sobre nuestra Fundación.